A asma é uma doença inflamatória crônica das vias aéreas, caracterizada por sintomas respiratórios como sibilância, falta de ar, aperto no peito e tosse, que variam ao longo do tempo e em intensidade. Mais do que uma condição clínica comum, ela representa um desafio de saúde pública: embora seja amplamente controlável com o diagnóstico precoce e o tratamento adequado, a asma ainda impõe uma carga severa de morbidade.
O cenário atual é marcado por uma contradição trágica: a vasta maioria das mortes por asma é evitável com o manejo apropriado, mas falhas no acesso a medicações e no manejo clínico continuam a custar vidas. Este resumo oferece uma visão abrangente e prática, fundamentada nas diretrizes GINA 2025 e NICE 2024, você encontrará informações práticas para transformar o prognóstico e a qualidade de vida dos pacientes asmáticos.
Definição e classificação
O que é Asma?
Asma é uma doença inflamatória crônica das vias aéreas caracterizada por três componentes fundamentais: inflamação persistente, obstrução variável ao fluxo aéreo e hiperresponsividade brônquica. Em termos mais simples, a asma faz com que os brônquios fiquem inflamados, estreitados e excessivamente sensíveis a diversos estímulos, causando dificuldade para respirar.
As diretrizes brasileiras e internacionais reconhecem a asma como “uma doença heterogênea com diferentes fenótipos e endótipos” — não existe uma única forma de asma. Diferentes pacientes podem ter mecanismos inflamatórios distintos, responder de forma variada aos tratamentos e apresentar padrões únicos de sintomas. Essa compreensão moderna revolucionou o manejo, permitindo abordagens terapêuticas cada vez mais personalizadas.
Sintomas característicos:
- Dispneia (falta de ar): sensação de dificuldade para respirar, especialmente ao esforço
- Sibilância: som agudo tipo “chiado” ao expirar
- Tosse: frequentemente seca, pior à noite e pela manhã
- Aperto torácico: sensação de opressão ou “peso” no peito
Uma característica fundamental da asma é a variabilidade dos sintomas. Eles aparecem e desaparecem, variam em intensidade ao longo do dia, são desencadeados por fatores específicos (exercício, alérgenos, ar frio, infecções virais) e são, na maioria das vezes, reversíveis espontaneamente ou com tratamento.
Classificação da Asma
A asma pode ser classificada de diferentes formas, cada uma com relevância clínica específica:
- Classificação por Severidade
A severidade é determinada pelo nível de tratamento necessário para alcançar e manter o controle da doença (isso será melhor explicado mais adiante no texto):
| Classificação | Características |
| Intermitente | Sintomas < 2 dias/semana, sem sintomas noturnos |
| Persistente Leve | Sintomas > 2 dias/semana (não diários), sintomas noturnos ocasionais |
| Persistente Moderada | Sintomas diários, sintomas noturnos > 1x/semana |
| Persistente Grave | Sintomas contínuos, limitação importante de atividades |
- Classificação por Controle
Diferente da severidade, o controle reflete o estado atual do paciente com o tratamento vigente:
Asma Bem Controlada:
- Sintomas diurnos ≤ 2 dias/semana
- Nenhuma limitação de atividades
- Sem sintomas noturnos ou despertares
- Necessidade de medicação de alívio ≤ 2 dias/semana
- Função pulmonar normal (FEV1 ≥ 80% do previsto)
Asma Parcialmente Controlada: presença de qualquer característica acima em maior frequência.
Asma Não Controlada: três ou mais características de controle parcial na mesma semana.
- Classificação por Fenótipo
A fenotipagem é especialmente importante para casos graves e seleção de terapias biológicas:
- Asma eosinofílica: inflamação tipo 2, eosinófilos sanguíneos elevados (≥400 células/μL), FeNO elevado
- Asma alérgica: sensibilização a alérgenos, IgE elevado, história de atopia
- Asma não-eosinofílica/neutrofílica: eosinófilos baixos, frequentemente associada a tabagismo ou obesidade
- Asma de início tardio: sintomas iniciados na idade adulta
- Asma induzida por exercício: sintomas predominantemente durante ou após atividade física
- Asma ocupacional: relacionada a exposições no ambiente de trabalho
Epidemiologia: O Panorama Global e Nacional
Panorama Global
A asma apresenta grande variação geográfica, afetando cerca de 262 milhões de pessoas no mundo. Enquanto países desenvolvidos reportam prevalências de até 10%, os índices de 2% a 3% em nações em desenvolvimento frequentemente ocultam um subdiagnóstico severo. Esse cenário reflete na mortalidade: são cerca de 418 mil mortes anualmente — o equivalente a uma morte a cada minuto — com a Ásia concentrando 50% dos óbitos globais devido às disparidades no acesso ao tratamento e medicações de controle.
Dados Brasileiros
O Brasil possui uma das maiores prevalências de asma em adolescentes no mundo. Os dados abaixo revelam o abismo entre a presença da doença e o sucesso do tratamento:
- Prevalência em adolescentes: 20% (uma das mais altas do mundo)
- Sintomas em adultos jovens (18-45 anos): 23% relatam sintomas compatíveis
- Pacientes em controle adequado: apenas 12,3% dos pacientes
- Aderência ao tratamento: 32%
Barreiras como custo de medicações, dificuldade de acesso a especialistas, falta de educação sobre a doença e técnica inadequada de inalação contribuem para esse cenário preocupante.
Distribuição por Idade e Gênero
Em crianças: uma das doenças crônicas mais comuns (10-15%), com predominância em meninos (relação 2:1) e pico de incidência na segunda infância (5-11 anos).
Em adultos: prevalência de 4-12% globalmente, com predominância em mulheres (inversão do padrão pediátrico). Fatores reprodutivos podem influenciar o controle.
Carga de Doença e Qualidade de Vida
A asma está entre as 20 principais causas de incapacidade global, com estimados 16 milhões de DALYs perdidos. Além da mortalidade, impõe significativa morbidade: absenteísmo escolar e laboral, limitação de atividades físicas, impacto psicológico (ansiedade, depressão) e perturbação do sono.
Fatores de Risco Modificáveis
- Exposição a alérgenos: ácaros, mofo, pelos de animais, baratas
- Poluição do ar: partículas finas (PM2.5), poluentes químicos
- Tabagismo: ativo e passivo
- Obesidade: fator de risco estabelecido e crescente
- Infecções respiratórias virais: especialmente em idade precoce
- Exposição ocupacional: presente em 10-15% dos casos em adultos
Fisiopatologia
A asma resulta de uma complexa interação entre fatores genéticos, imunológicos e ambientais que levam à inflamação crônica das vias aéreas e suas consequências funcionais.
Esse processo se inicia com a sensibilização, na qual o sistema imunológico tem seu primeiro contato com gatilhos ambientais (alérgenos como ácaros, pólen ou epitélio de animais). Nesta fase, as células dendríticas (sentinelas da mucosa) capturam esses antígenos e os apresentam aos linfócitos T. No indivíduo predisposto, ocorre um “erro de programação” imunológica: em vez de desenvolver tolerância, o corpo ativa preferencialmente a via Th2 (Linfócitos T helper tipo 2). Esta ativação gera uma memória inflamatória persistente, de modo que exposições subsequentes não provocam apenas uma resposta aguda, mas sustentam um estado inflamatório crônico na parede brônquica, mesmo em períodos assintomáticos.
Inflamação das Vias Aéreas
O processo inflamatório é o componente central da asma, caracterizado pela infiltração de eosinófilos, mastócitos, linfócitos T, neutrófilos e basófilos.
Inflamação Tipo 2 (Th2-alto) — padrão mais comum e bem caracterizado:
Neste fenótipo, a cascata inflamatória é organizada hierarquicamente:
- TSLP (uma Alarmina): é a citocina “mestra” liberada pelo epitélio respiratório em resposta a agressões. Ela atua no topo da cascata, recrutando e ativando as células dendríticas que disparam a resposta Th2.
- Linfócitos Th2): produzem as citocinas efetoras
- IL-4: Promove a produção de IgE e a diferenciação de mais linfócitos Th2.
- IL-5: Responsável pela ativação, recrutamento e sobrevida dos eosinófilos no tecido pulmonar.
- IL-13: Estimula a produção excessiva de muco e a hiperresponsividade brônquica.
- Mediadores e Células:
- Eosinófilos: São as células efetoras centrais recrutadas pela IL-5. Ao chegarem na via aérea, liberam proteínas citotóxicas (como a proteína básica principal) que causam dano direto ao epitélio respiratório, sustentam a inflamação e são as principais responsáveis pela fase tardia da resposta asmática.
- IgE: Anticorpo produzido por linfócitos B após o estímulo da IL-4. A IgE se fixa à superfície de mastócitos e basófilos, sensibilizando-os; na reexposição ao alérgeno, ela atua como a “ponte” necessária para disparar a degranulação imediata dessas células.
- Histamina: Mediador pré-formado liberado imediatamente pelos mastócitos na degranulação. É a principal responsável pela fase precoce da crise (minutos após a exposição), induzindo broncoconstrição rápida, prurido (tosse), aumento da permeabilidade vascular (edema) e hipersecreção de muco.
- Leucotrienos: Mediadores lipídicos sintetizados por mastócitos e eosinófilos após a ativação celular. São broncoconstritores potentes (até 1.000 vezes mais fortes que a histamina), que além de fechar o brônquio, promovem edema persistente, produção de muco e quimiotaxia (atração de novas células).
Inflamação Não-Tipo 2 (Th2-baixo): menos compreendida, envolve predomínio de neutrófilos, resposta menos robusta a corticosteroides, e associação com tabagismo, obesidade e poluição.
Hiperresponsividade Brônquica
A hiperresponsividade é a tendência exagerada das vias aéreas de se contraírem em resposta a estímulos que normalmente não causariam broncoconstrição. Resulta de inflamação crônica que sensibiliza terminações nervosas, alterações estruturais (remodelamento) e disfunção do músculo liso brônquico.
Estímulos desencadeantes incluem: alérgenos (pólen, ácaros, pelos de animais), irritantes (fumaça, poluição), exercício físico (especialmente em ar frio), infecções virais, estresse emocional e medicações (AINEs, beta-bloqueadores).
Obstrução ao Fluxo Aéreo
Componentes Reversíveis:
- Broncoconstrição: contração do músculo liso (reversível com broncodilatadores em minutos)
- Edema da mucosa: inchaço por inflamação (responde a corticosteroides)
- Hipersecreção de muco: produção excessiva que obstrui as vias aéreas
Componentes Menos Reversíveis: Remodelamento
Em asma crônica inadequadamente controlada, ocorrem mudanças estruturais permanentes: espessamento da membrana basal, hipertrofia do músculo liso, fibrose subepitelial e aumento de glândulas mucosas. Essas alterações explicam por que alguns pacientes apresentam obstrução parcialmente irreversível mesmo com tratamento otimizado.
Variabilidade dos Sintomas
A característica de variabilidade resulta de:
- Variação diurna: piora noturna/matinal relacionada a ritmos circadianos
- Variação sazonal: exposição a alérgenos específicos, infecções virais no inverno
- Episódios de exacerbação: gatilhos específicos intensificam a inflamação
Manifestações Clínicas
Manifestações Clínicas
Sintomas Cardinais
Dispneia: sensação subjetiva de dificuldade respiratória, variando de leve desconforto a intensa angústia respiratória, frequentemente desencadeada por esforço ou à noite.
Sibilância: som agudo, tipo “chiado” audível durante a expiração, resultante da passagem turbulenta de ar por vias aéreas estreitadas.
Tosse: frequentemente seca, pode ser o único sintoma em alguns pacientes (“asma variante tosse”), caracteristicamente pior à noite, ao despertar e após exercício.
Aperto torácico: sensação de opressão ou “peso” no peito.
Apresentações Especiais
Em crianças: tosse noturna persistente, chiado durante brincadeiras, dificuldade de acompanhar colegas em atividades físicas, infecções respiratórias frequentes ou prolongadas.
Em idosos: diagnóstico frequentemente confundido com DPOC, sintomas atribuídos erroneamente ao “envelhecimento”, dispneia ao esforço predominante.
Diagnóstico
O diagnóstico da asma requer história clínica sugestiva + confirmação objetiva por testes de função pulmonar, com demonstração de um padrão respiratório obstrutivo somado à evidência de que essa obstrução é variável. As diretrizes GINA e NICE enfatizam que o diagnóstico deve ser confirmado ANTES de iniciar tratamento.
Características Diagnósticas Importantes
- Variabilidade: sintomas aparecem/desaparecem, variam ao longo do dia (piora noturna/matinal)
- Desencadeantes: exercício, alérgenos, ar frio, infecções, odores fortes
- Reversibilidade: melhora espontânea ou com broncodilatador
Espirometria — Teste de Primeira Linha
A espirometria é o padrão-ouro. O primeiro passo é avaliar a relação entre o volume expirado e a capacidade total:
Valores mais importantes:
- FEV1 (Volume Expiratório Forçado no 1º segundo)
- FVC (Capacidade Vital Forçada)
- Razão FEV1/FVC: indicador de obstrução
Padrão obstrutivo: FEV1/FVC < 0,7 (ou abaixo do limite inferior da normalidade).
⚠️ A obstrução pode estar ausente se espirometria realizada fora de crise.
Para confirmar a asma, é necessário preencher pelo menos um dos critérios de variabilidade excessiva abaixo:
Teste de Reversibilidade com Broncodilatador
Procedimento: espirometria basal → administração de broncodilatador de ação curta → repetir espirometria após 10-15 minutos.
Critério de Positividade: melhora de FEV1 ≥ 12% E ≥ 200 mL em relação ao valor basal.
Reversibilidade presente é fortemente sugestiva de asma, mas ausência não exclui — pode estar presente em outro momento.
Variabilidade do Pico de Fluxo Expiratório (PFE)
Procedimento: Medições matutinas e noturnas ao longo de 2 semanas.
Critério de positividade: Variabilidade > 10% sugere asma.
Resposta ao Tratamento com Corticoide Inalatório (ICS)
Procedimento: Realização de espirometria basal seguida de 4 semanas de tratamento regular com corticoide inalatório (dose moderada).
Critério de Positividade: Melhora do FEV1 ≥ 12% E ≥ 200ml em adultos (ou ≥ 12% do valor previsto em crianças) em relação às medidas registradas antes do início do tratamento.
Variação da Função Pulmonar entre Consultas
Procedimento: Comparação de medidas de função pulmonar (FEV1 ou PFE) obtidas em diferentes visitas clínicas do paciente.
Critério de Positividade: Mudança no FEV1 ≥ 12% E ≥ 200mL em adultos (ou ≥ 12% no FEV1 ≥ 15% no PFE em crianças) entre as consultas, na ausência de infecções respiratórias agudas.
Testes de Provocação
Indicados quando forte suspeita clínica com espirometria e reversibilidade normais:
- Teste de Metacolina/Histamina: Avalia a hiperresponsividade. É altamente sensível, um resultado negativo ajuda a excluir o diagnóstico de asma. PC20 < 8 mg/mL sugere asma.
- Teste de Exercício: Considerado positivo se houver queda de FEV1 ≥ 10% em adultos ou 12% em crianças após exercício padronizado.
Marcadores Inflamatórios
Óxido Nítrico Exalado (FeNO): marcador não-invasivo de inflamação eosinofílica. FeNO elevado (≥ 40-50 ppb) suporta diagnóstico de asma eosinofílica; FeNO baixo (< 20 ppb) sugere fenótipo não-eosinofílico, mas não exclui asma.
Eosinófilos Sanguíneos: contagem ≥ 400 células/μL sugere asma eosinofílica e é importante para seleção de terapias biológicas.
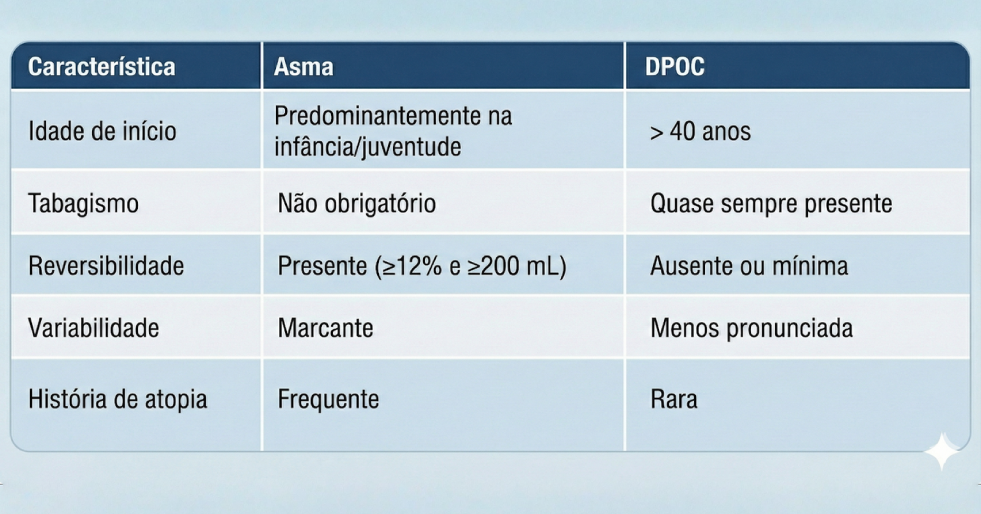
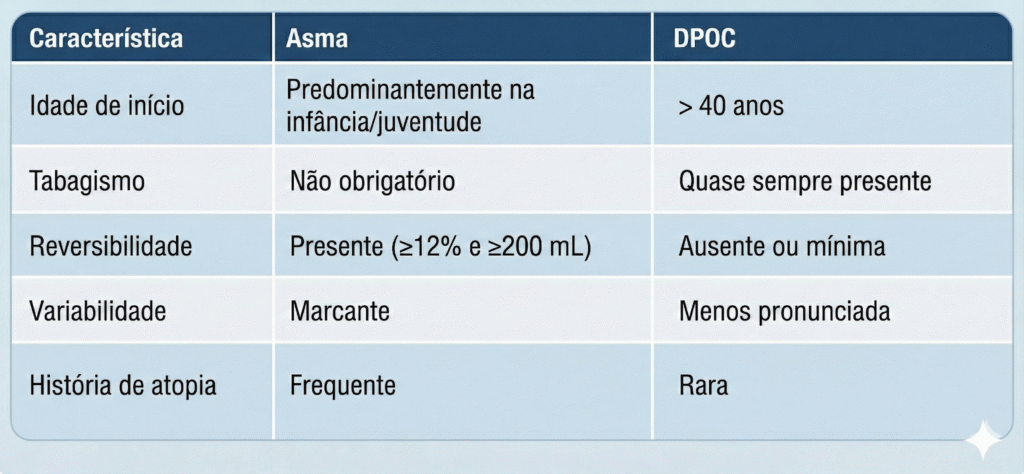
Diagnóstico Diferencial com DPOC
💡 DICA CLÍNICA
A ausência de sibilância em paciente com suspeita clínica NÃO exclui diagnóstico. Se espirometria normal fora de crise, testes de provocação ou monitoramento com variabilidade de PEF são essenciais.
⚠️ SINAIS DE ALERTA — Procure ajuda médica imediata:
- Falta de ar intensa em repouso
- Incapacidade de falar frases completas
- Sibilância muito intensa ou “tórax silencioso”
- Uso de musculatura acessória
- Saturação de O2 < 90%
- Ausência de melhora após medicação de alívio
- Cianose (lábios/unhas azulados)
- Confusão mental ou sonolência excessiva
Tratamento
O tratamento evoluiu de abordagem padronizada para estratégias personalizadas baseadas no controle de sintomas, prevenção de riscos e fenótipo inflamatório.
Objetivos Terapêuticos
- Controle de sintomas: minimizar sintomas diurnos/noturnos e necessidade de medicação de alívio
- Redução de riscos: prevenir exacerbações e declínio da função pulmonar
- Normalização da função pulmonar: manter FEV1 próximo ao normal
- Qualidade de vida: permitir vida plena, ativa e sem restrições
Manejo Não-Farmacológico
- Educação do paciente: compreensão da natureza crônica, técnica de inalação (demonstração prática obrigatória), plano de ação escrito (todos devem ter), automonitoramento e reconhecimento de sinais de piora.
- Controle ambiental: redução de exposição a alérgenos (ácaros, mofo, pelos), cessação de tabagismo (ativo e passivo), evitar poluição e irritantes.
- Vacinação: influenza anual, pneumocócica para asma moderada a grave, COVID-19 recomendada.
- Atividade física: encorajar exercício regular — melhora condicionamento e controle. Pré-medicação com SABA se asma induzida por exercício.
- Imunoterapia alergênica: efetiva em asma leve a moderada alérgica, especialmente em pacientes monossensibilizados.
Medicações Disponíveis
Medicações de Alívio (Resgate)
Beta-2 Agonistas de Ação Curta (SABA): salbutamol, terbutalina. Relaxam o músculo liso brônquico. Início de ação em 5-15 minutos, duração de 4-6 horas.
Combinação ICS-Formoterol (MART): Atualmente é a medicação de alívio preferencial pelo GINA 2025 em todos os steps. Ao usar o corticoide junto com o formoterol (broncodilatador de início rápido) no momento do sintoma, o paciente trata a inflamação e o broncoespasmo simultaneamente, reduzindo drasticamente o risco de crises graves.
⚠️ Importante: SABA isolado não trata a inflamação subjacente. Uso excessivo está associado a aumento de risco de exacerbações e mortalidade. Uso frequente (> 2 dias/semana) indica controle inadequado.
Medicações de Controle (Manutenção)
1. Corticosteroides Inalados (ICS) — Primeira Linha
A medicação controladora mais efetiva para asma persistente. Atua reduzindo inflamação, prevenindo sintomas e exacerbações.
Medicações: beclometasona, budesonida, fluticasona, mometasona, ciclesonida.
Efeitos adversos locais: candidíase oral, disfonia, irritação de garganta (minimizados com espaçador e enxágue bucal após uso).
Sobre crescimento em crianças: ICS pode causar redução transitória na velocidade de crescimento (~1 cm no primeiro ano), mas não afeta estatura final adulta. Benefício do controle supera amplamente este risco.
2. Beta-2 Agonistas de Ação Prolongada (LABA): formoterol, salmeterol. Duração de 12-24 horas.
⚠️ NUNCA usar em monoterapia — LABA sempre combinado com ICS.
3. Combinações ICS + LABA: budesonida/formoterol, fluticasona/salmeterol. Oferecem conveniência e garantem que LABA sempre acompanhado de ICS. Permitem estratégia MART (manutenção e alívio com mesma medicação), que reduz exacerbações em 16-21%.
4. Antagonistas de Leucotrieno (LTRA): montelucaste, zafirlucaste. Alternativa (menos efetiva) ao ICS ou adição em steps superiores. Via oral (vantagem em dificuldade de técnica inalatória).
5. Anticolinérgicos de Longa Ação (LAMA): tiotrópio. Adicionar em Steps 4-5 para pacientes com exacerbações persistentes.
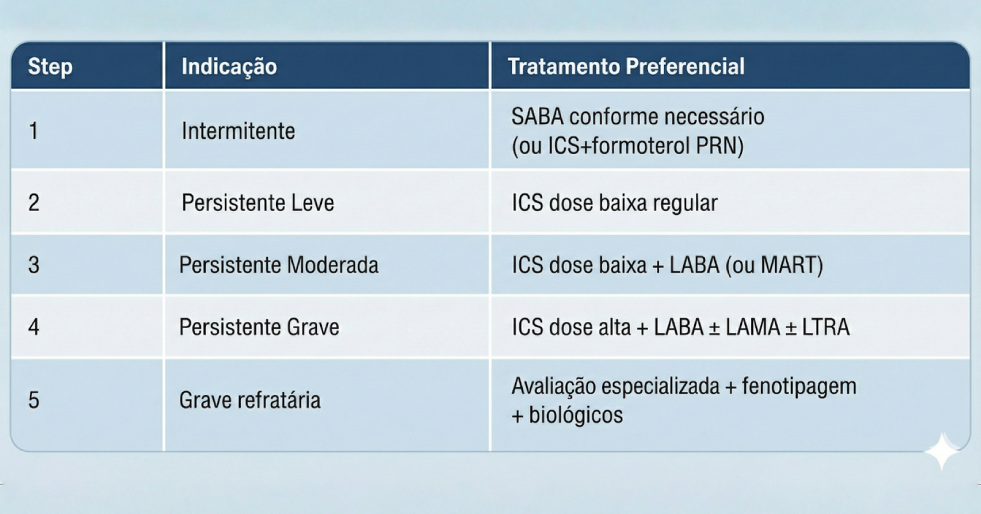
Algoritmo de Tratamento em Degraus
Antes de escalar para Step 5, é ESSENCIAL verificar:
- Diagnóstico correto (excluir DPOC, disfunção de cordas vocais)
- Aderência real (apenas 32% no Brasil)
- Técnica de inalação (até 80% inadequada)
- Comorbidades tratadas (DRGE, rinite, apneia, obesidade, ansiedade)
- Exposições eliminadas (tabaco, alérgenos ocupacionais)
🎯 PARA FIXAR
Regras de Ouro do Tratamento:
- ICS é primeira linha para asma persistente
- LABA NUNCA em monoterapia
- Uso frequente de SABA indica controle inadequado
- Técnica e aderência são tão importantes quanto a medicação
Manejo de Exacerbações
Exacerbação: piora aguda de sintomas requerendo mudança de tratamento.
Manejo Ambulatorial:
- SABA: 2-4 inalações a cada 20 minutos na primeira hora
- Corticosteroides orais: curso curto (5-7 dias)
- Reavaliação em 1-2 horas
- Encaminhar para emergência se sem melhora adequada
Critérios de Hospitalização: SatO2 < 90%, ausência de resposta ao tratamento inicial, incapacidade de falar frases completas, uso de musculatura acessória, alteração de consciência.
Terapias Biológicas para Asma Grave
As terapias biológicas são reservadas para a asma grave, quando o paciente permanece sem controle mesmo usando doses altas de corticoides. Elas consistem em anticorpos monoclonais que “desligam” partes específicas da cascata inflamatória.
Os principais alvos hoje são:
- Anti-IgE: Focado em pacientes com asma alérgica grave.
- Anti-IL-5: Focado em reduzir os eosinófilos (aquelas células que destroem o epitélio).
- Anti-IL-4 / IL-13: Bloqueia a inflamação Tipo 2 de forma mais ampla.
- Anti-TSLP: Age no topo da cascata (na “alarmina”), sendo útil para múltiplos perfis de pacientes.
⚠️ O “Pulo do Gato”: Antes de considerar um biológico (que é caro e complexo), é fundamental garantir que o paciente não está falhando no básico. Até 50% dos casos de suposta “asma grave” melhoram apenas corrigindo a técnica de inalação, tratando comorbidades ou garantindo que o paciente realmente está usando a medicação.
Prognóstico
Com tratamento apropriado, a maioria dos pacientes pode ter vida completamente normal: praticar esportes, trabalhar sem limitações, ter sono reparador. Pacientes com asma bem controlada têm qualidade de vida comparável à população geral.
Fatores Prognósticos Favoráveis
- Diagnóstico precoce e tratamento adequado: menor risco de remodelamento, preservação da função pulmonar, redução de exacerbações
- Boa aderência: redução de 60-70% no risco de exacerbações graves
- Educação e autogerenciamento: plano de ação escrito, reconhecimento precoce de sinais de piora
- Controle de fatores ambientais: redução de exposição a alérgenos e tabaco
Fatores Prognósticos Desfavoráveis
- Exacerbações frequentes (especialmente com hospitalização)
- Não uso de ICS
- Uso excessivo de SABA
- Comorbidades psiquiátricas
- Baixo nível socioeconômico
- Alergia alimentar em asmáticos
Função Pulmonar ao Longo do Tempo
Bem controlados: declínio da função pulmonar mínimo, semelhante à população geral.
Mal controlados: declínio acelerado de FEV1, remodelamento progressivo leva a obstrução parcialmente irreversível, possível evolução para sobreposição asma-DPOC.
Conclusão
A asma é uma doença respiratória crônica que afeta 262 milhões de pessoas globalmente, mas não precisa ser sinônimo de limitação. Com os avanços significativos no diagnóstico, classificação e tratamento, a mensagem central é clara: a asma é altamente controlável, e a grande maioria dos pacientes pode alcançar vida plena e sem restrições.
O diagnóstico precoce com confirmação objetiva por espirometria, a classificação adequada por severidade e fenótipo, e o tratamento personalizado baseado em evidências são os pilares do sucesso terapêutico. Os corticosteroides inalados permanecem como pedra angular do tratamento, enquanto as terapias biológicas revolucionaram o manejo dos casos graves.
No entanto, medicações eficazes não são suficientes. A educação do paciente, técnica correta de inalação e aderência ao tratamento são igualmente fundamentais. Apenas 12,3% dos brasileiros alcançam controle adequado — um número que pode melhorar com investimento em educação e acompanhamento regular.
Morte por asma é amplamente evitável. As 418 mil mortes anuais no mundo representam tragédias que poderiam ser prevenidas com diagnóstico correto, acesso a ICS e reconhecimento precoce de sinais de alerta. Cada profissional de saúde tem papel crucial nessa prevenção.
Se você apresenta sintomas sugestivos de asma — tosse persistente, chiado, falta de ar — procure avaliação médica. Se já tem diagnóstico mas sente que não está controlada, converse com seu médico. Controle completo não é privilégio de poucos — é objetivo de todos.
Sobre a autora

Olyvia Spontan é médica formada pela Universidade Tiradentes (UniT) em 2022, com formação sanduíche na UPAEP (Universidad Popular Autónoma del Estado de Puebla – México) – ano de 2016.
Atua como médica reguladora e tem experiência em regulação de urgências e regulação de leitos. Além disso, é entusiasta da tecnologia, aliada à IA para redação de textos médicos, dos quais hoje é revisora.
Referências
- Global Initiative for Asthma (GINA). Global Strategy for Asthma Management and Prevention, 2025.
- National Institute for Health and Care Excellence (NICE). Asthma: diagnosis, monitoring and chronic asthma management. NICE Guideline NG245, 2024.
- Global Asthma Network. The Global Asthma Report 2022.
- Pizzichini MMM, et al. 2020 Brazilian Thoracic Association recommendations for the management of asthma. J Bras Pneumol. 2020.
Elaborado pelo Sistema MEM | Para uso educacional por estudantes de medicina e profissionais de saúde