O hipotireoidismo é uma das disfunções endócrinas mais prevalentes. A condição é conhecida como “a grande imitadora”, pois seus sintomas insidiosos e inespecíficos — como fadiga, ganho de peso e alterações de humor — se sobrepõem a dezenas de outras patologias, da depressão à síndrome da fadiga crônica.
O impacto vai além do desconforto: há repercussões cardiovasculares (dislipidemia, hipertensão diastólica), neuropsiquiátricas (depressão, lentificação cognitiva) e reprodutivas (infertilidade, perdas gestacionais).
Para o estudante de medicina e o médico na linha de frente, dominar o hipotireoidismo é uma ferramenta essencial de diagnóstico diferencial para queixas multissistêmicas.
Neste guia, vamos desmistificar o hipotireoidismo, abordando de forma prática e direta desde sua base fisiopatológica até a estratégia diagnóstica e os pilares do tratamento.
DEFINIÇÃO E CLASSIFICAÇÃO
Hipotireoidismo é a síndrome clínica e bioquímica decorrente de produção insuficiente ou ação ineficaz dos hormônios tireoidianos (T4/T3), levando à desaceleração metabólica sistêmica.
Classificações clinicamente úteis:
- Por localização da falha:
- Hipotireoidismo Primário: Disfunção na tireoide; >99% dos casos.
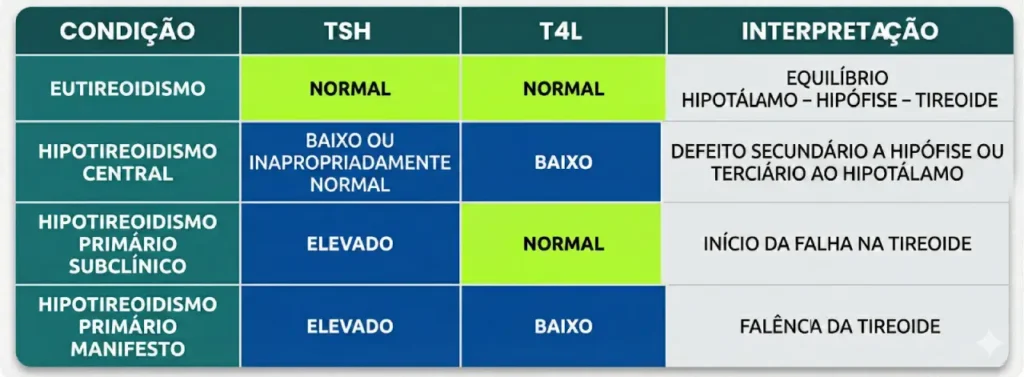
- Hipotireoidismo Central: Resulta da deficiência de TSH ou de TRH (secundário à hipófise/terciário ao hipotálamo). Perfil: TSH baixo/normal + T4 livre baixo.
- Por perfil bioquímico:
- Subclínico: TSH elevado com T4 livre normal. Representa o primeiro estágio de falência glandular.
- Manifesto: TSH elevado com T4 livre baixo. Representa a falência da glândula já causando descompensação.
- Por etiologia: Autoimune (Hashimoto), iatrogênico (pós-tireoidectomia/RAI), medicamentoso (amiodarona, lítio, interferon, TKIs), deficiência/excesso de iodo, radiação externa cervical, tireoidites.
💡 DICA CLÍNICA: O hipotireoidismo central é um achado que exige investigação neurológica imediata – pode indicar tumor hipofisário!
EPIDEMIOLOGIA
Os dados epidemiológicos do hipotireoidismo têm implicação direta na sua suspeita clínica diária:
Prevalência que importa na prática:
- Hipotireoidismo subclínico: 4-20% da população geral
- Hipotireoidismo manifesto: 1-2% da população
- Mais comum em mulheres (8-10:1), especialmente após os 40 anos
- A incidência aumenta progressivamente com a idade
Fatores de risco:
- Sexo feminino + idade >50 anos
- História familiar de doença tireoidiana
- Outras doenças autoimunes (diabetes tipo 1, vitiligo, doença celíaca)
- Uso de lítio, amiodarona ou interferon
- Radioterapia prévia de cabeça e pescoço
- Exposição recente a contraste iodado; extremos de ingestão de iodo.
Cenários com maior prevalência subdiagnosticada: idosos com queixas inespecíficas, pacientes com depressão refratária, dislipidemia inexplicada, infertilidade/abortamentos recorrentes.
FISIOPATOLOGIA
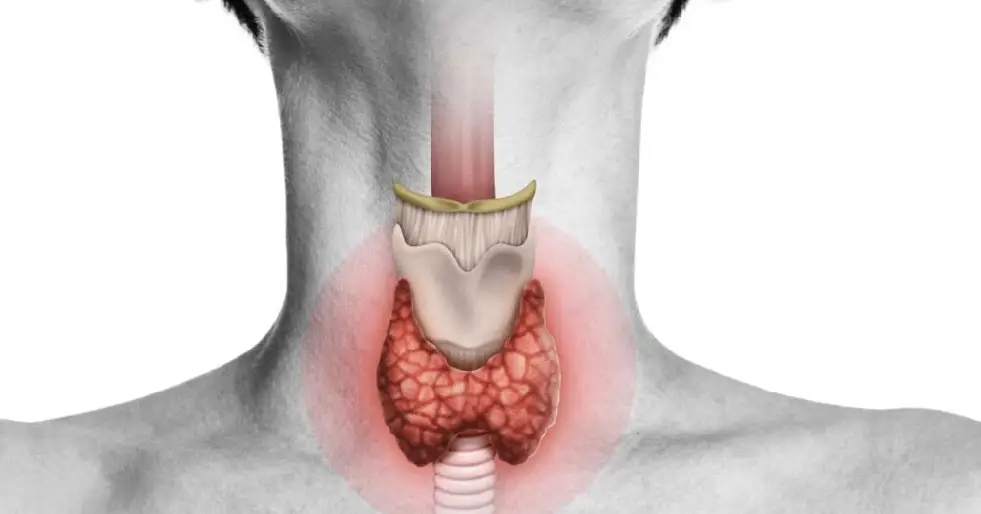
Entender a fisiopatologia do hipotireoidismo é essencial para compreender por que seus pacientes apresentam determinados sintomas e como o tratamento funciona.
O Eixo Hipotálamo-Hipófise-Tireoide
O sistema funciona como um termostato sofisticado. O hipotálamo secreta TRH, que estimula a hipófise a produzir TSH, que por sua vez estimula a tireoide a sintetizar T4 e T3. Os hormônios tireoidianos exercem feedback negativo sobre hipófise e hipotálamo.
No hipotireoidismo primário, a falha da glândula em produzir hormônios leva à perda do feedback negativo sobre a hipófise. Como resultado, a secreção de TSH aumenta e o T4L cai.
A causa mais comum de hipotireoidismo, a Tireoidite de Hashimoto, é um ataque autoimune e exemplifica perfeitamente a falha glandular (primária): Linfócitos T citotóxicos destroem as células tireoidianas (tireócitos), enquanto linfócitos B produzem autoanticorpos como o Anti-TPO, que ataca a tireoperoxidase (enzima chave na síntese hormonal), e a anti-tireoglobulina.
Esse processo crônico de destruição e fibrose diminui a capacidade da glândula de produzir T4 e T3 e é progressivo, explicando a evolução de subclínico para manifesto.
A hipófise detecta essa queda hormonal e aumenta a secreção de TSH na tentativa de aumentar o estímulo produtor na tireoide, explicando o TSH elevado no hipotireoidismo primário.
No Hipotireoidismo de origem central existe falha na secreção de TRH ou TSH:
- Secundário: A falha reside na hipófise, que não produz TSH em quantidade ou com bioatividade suficiente. Causas: adenomas hipofisários (mais comum), necrose hipofisária pós-parto (Síndrome de Sheehan), traumatismo cranioencefálico, cirurgia ou radioterapia hipofisária, outros.
- Terciário: A disfunção origina-se no hipotálamo, que falha em produzir TRH. As etiologias são semelhantes às do hipotireoidismo secundário, envolvendo tumores (como craniofaringiomas), traumas, radioterapia ou doenças infiltrativas que afetam a região hipotalâmica.
No hipotireoidismo central, a produção de TSH é deficiente, resultando em níveis séricos de TSH que estão baixos ou “inapropriadamente normais” — ou seja, não estão elevados, apesar da presença de um T4L baixo.
Dentre as causas menos comuns: o excesso de iodo pode bloquear transitoriamente a organificação (efeito Wolff-Chaikoff); drogas atuam em múltiplos pontos: lítio inibe liberação hormonal, amiodarona (rica em iodo) favorece Wolff-Chaikoff e tireoidites; interferon e imunoterapias induzem autoimunidade; TKIs causam tireoidite destrutiva.
MANIFESTAÇÕES CLÍNICAS
As manifestações clínicas decorrem diretamente da falta desses hormônios. O T4 e o T3 funcionam como estimuladores do metabolismo. Sem eles, há redução da Taxa Metabólica Basal.
Além disso, na ausência de hormônios tireoidianos, substâncias como o ácido hialurônico se acumulam no espaço intersticial. Por serem hidrofílicas, elas atraem água, causando um edema sem cacifo chamado mixedema.
Manifestações por sistema: A chave está em reconhecer o padrão sistêmico
- Manifestações metabólicas (mais comuns):
- Fadiga e astenia: Queixa quase universal, desproporcional ao esforço
- Intolerância ao frio: Devido à menor termogênese e consumo de O2
- Ganho de peso modesto: Geralmente 2-5 kg, mais por retenção hídrica
- Constipação: Pode ser o sintoma inicial
- Manifestações cardiovasculares:
- Bradicardia: Frequência cardíaca <60 bpm em repouso
- Hipertensão diastólica: Pressão de pulso convergente
- Dispneia aos esforços: Por redução do débito cardíaco
- Manifestações dermatológicas (mixedema):
- Pele seca, fria e áspera: Especialmente palmas e plantas
- Edema não depressível: Principalmente periorbital e lábios
- Queda difusa de cabelo: Cabelos secos e quebradiços
- Manifestações neuropsiquiátricas:
- Lentificação do pensamento: “Névoa cerebral”
- Depressão: Presente em até 40% dos casos
- Alterações de memória: Dificuldade de concentração
Apresentações por gravidade
- Casos leves: Assintomáticos ou queixas vagas (cansaço, pele seca, constipação).
- Casos típicos: Combinação dos itens acima, com sinais cutâneos e bradicardia.
- Casos graves: Mixedema marcante com fácies mixedematosa (edema peripalpebral, ptose palpebral, pele espessa, macroglossia, voz rouca), derrame pericárdico/pleural, hiponatremia, psicose (“loucura mixedematosa”) e coma mixedematoso (emergência).
⚠️ ATENÇÃO: Em mulheres na pré-menopausa: irregularidade menstrual e infertilidade podem ser as únicas manifestações iniciais.
DIAGNÓSTICO
1. História Clínica
- Pergunte sobre: Fadiga, intolerância ao frio, constipação, alterações de pele/cabelo, ciclo menstrual/fertilidade, humor, ganho de peso.
- Red flags: Sonolência extrema, confusão mental, hipotermia, hiponatremia, derrame pericárdico.
- Exposição: Cirurgia tireoidiana, radioterapia cervical; fármacos (amiodarona, lítio, interferon, TKIs); contraste iodado recente; pós-parto; história pessoal e familiar de doença autoimune.
2. Exame Físico
- Bradicardia (<60 bpm)
- Pele seca, fria, áspera
- Edema periorbital não depressível
- Macroglossia
- Reflexos com fase de relaxamento lenta
- Palpação tireoidiana (avaliar bócio/nódulos)
- S. do túnel do carpo
- Sopro carotídeo (risco aterosclerótico)
3. Exames Laboratoriais
- Primeira linha – SEMPRE pedir:
- TSH: O teste mais sensível (padrão-ouro para triagem)
- T4 livre: Para classificar como subclínico vs. manifesto
- Como interpretar: Na falência primária, a queda de T4/T3 remove o feedback negativo, elevando TSH (muitas vezes de forma exponencial a pequenas quedas de T4L) — por isso TSH é o marcador mais sensível de disfunção primária inicial. Portanto, um nível de TSH consistentemente elevado é o achado mais precoce e confiável de falência tireoidiana primária. Já no hipotireoidismo central, a produção de TSH é deficiente, resultando em níveis séricos de TSH que estão baixos ou “inapropriadamente normais” — ou seja, não estão elevados, apesar da presença de um T4L baixo.
- Segunda linha – quando TSH alterado:
- Anti-TPO: Para pesquisar etiologia autoimune (Hashimoto)
- Perfil lipídico, CK, sódio, hemograma.
- Outros exames:
- Ultrassonografia: Se bócio/nódulos ou dúvida morfológica; não é de rotina.
- RM de sela: Se perfil de hipotireoidismo central (T4L baixo com TSH baixo/normal).
- Evite cintilografia na investigação de hipotireoidismo (pouco útil).
Diagnósticos Diferenciais Principais
- Depressão maior: Tristeza, culpa e anedonia proeminentes; TSH/T4L normais; resposta aos antidepressivos.
- Insuficiência adrenal: Hipotensão, hiponatremia, hiperpigmentação; cortisol/ACTH alterados; TSH normal.
- Síndrome da fadiga crônica: Mal-estar pós-esforço; função tireoidiana normal. O diagnóstico de SFC é de exclusão, tornando obrigatório descartar hipotireoidismo.
🎯 PARA FIXAR: TSH é o melhor teste de triagem. Se normal, exclui hipotireoidismo primário. Se alterado, sempre complete com T4 livre para classificação.
⚠️ ATENÇÃO: USG de Tireoide NÃO É EXAME DE ROTINA.
TRATAMENTO
O tratamento do hipotireoidismo manifesto é direto, seguro e altamente eficaz, transformando a vida dos pacientes.
Abordagem Geral
Tratamento Medicamentoso
- Levotiroxina (T4) sintética: É o padrão-ouro. Ajuste individual com base em clínica e exames. Não há outras alternativas de primeira linha; preparações com T3 (isolado ou em combinação) não são recomendadas rotineiramente devido à meia-vida curta e risco de tireotoxicose.
- Como usar: O paciente deve tomar o comprimido sempre em jejum, 30-60 minutos antes do café da manhã, apenas com água, para garantir absorção máxima.
- Efeitos adversos (por excesso): Palpitações, perda ponderal, insônia, osteopenia/FA em idosos.
- Monitoramento: Primariamente deve-se fazer a reavaliação do TSH em 6 a 8 semanas para ajuste de dose e depois acompanhamento semestral ou anual. O alvo terapêutico de TSH é ~0,5–2,5 mUI/L.
- No tratamento do Hipotireoidismo Central: Acompanhar pelo T4L (meta: metade superior do normal); não usar TSH para ajuste.
⚠️ ATENÇÃO: Atenção para não iniciar LT4 antes de excluir insuficiência adrenal quando suspeitar de doença hipofisária.
Situações Especiais
- Idosos e Cardiopatas: Iniciar com doses mais baixas e titular lentamente para evitar exacerbar arritmias ou isquemia cardíaca.
- Gravidez: As necessidades de T4 aumentam em 30-50%. A dose deve ser ajustada proativamente e o TSH monitorado a cada trimestre.
- Hipotireoidismo Subclínico: O tratamento é controverso e individualizado. Geralmente é recomendado se TSH > 10 mUI/L, se a paciente estiver grávida ou tentando engravidar, ou na presença de sintomas, bócio ou Anti-TPO positivo.
🎯 PARA FIXAR: No hipotireoidismo central, ajuste sempre pela meta de T4 livre (metade superior do normal) — TSH não é confiável.
Confira mais resumos da Dra. Olyvia Spontan:
Resumo de Pneumonia: Epidemiologia, Fisiopatologia, Manifestações Clínicas, Diagnóstico e Mais!
PROGNÓSTICO E COMPLICAÇÕES
Com tratamento, o prognóstico é excelente. Com a terapia de reposição adequada, os pacientes podem levar uma vida completamente normal e assintomática.
Sem tratamento, a doença é progressiva, levando à piora dos sintomas, diminuição da qualidade de vida e, eventualmente, a complicações graves e morte.
Principais Complicações
- Cardiovasculares: Hipercolesterolemia, hipertensão diastólica e aumento do risco de doença aterosclerótica.
- Reprodutivas: Infertilidade, irregularidades menstruais e resultados obstétricos adversos.
- Coma Mixedematoso: A complicação mais grave, embora rara. É uma emergência médica com alta mortalidade, precipitada por fatores como infecção ou cirurgia em um paciente com hipotireoidismo severo e não tratado.
Quando encaminhar
- Hipotireoidismo central ou suspeita de doença hipofisária (necessita RM e avaliação completa).
- Gestantes, planejando gestação ou com dificuldades de controle.
- Falha terapêutica (TSH instável apesar de adesão), dúvidas de etiologia, ou presença de bócio/nódulos significativos.
- Emergência: suspeita de coma mixedematoso (internação, LT4/LT3 IV e corticoterapia).
📲 As principais notícias do dia na sua caixa de entrada! Se inscreva na Newsletter da MEM
Sobre a autora

Olyvia Spontan é médica formada pela Universidade Tiradentes (UniT) em 2022, com formação sanduíche na UPAEP (Universidad Popular Autónoma del Estado de Puebla – México) – ano de 2016.
Atua como médica reguladora e tem experiência em regulação de urgências e regulação de leitos. Além disso, é entusiasta da tecnologia, aliada à IA para redação de textos médicos, dos quais hoje é revisora.